Kønsvorter
og Martina Feichter, medicinsk redaktør og biologFlorian Tiefenböck studerede humanmedicin på LMU München. Han sluttede sig til som studerende i marts 2014 og har siden da støttet redaktionen med medicinske artikler. Efter at have modtaget sin lægelicens og praktiske arbejde inden for intern medicin på Universitetshospitalet i Augsburg har han været et permanent medlem af -teamet siden december 2019 og blandt andet sikrer den medicinske kvalitet af -værktøjerne.
Flere indlæg af Florian TiefenböckMartina Feichter studerede biologi med et valgfag apotek i Innsbruck og fordybede sig også i en verden af lægeplanter. Derfra var det ikke langt til andre medicinske emner, der stadig fænger hende den dag i dag. Hun er uddannet journalist på Axel Springer Academy i Hamborg og har arbejdet for siden 2007 - først som redaktør og siden 2012 som freelance skribent.
Mere om -eksperterne Alt -indhold kontrolleres af medicinske journalister.
Kønsvorter (spidse kondylomer, condylomata acuminata) er godartede hudvækster i kønsområdet. De er blandt de mest almindelige seksuelt overførte sygdomme. Kønsvorter er forårsaget af en infektion med det humane papillomavirus (HPV). Efter infektion med virussen tager det fire uger til otte måneder, før de første vorter dannes (inkubationstid). Læs alt hvad du behøver at vide om kønsvorter her!
ICD -koder for denne sygdom: ICD -koder er internationalt anerkendte koder til medicinske diagnoser. De kan f.eks. Findes i lægerbreve eller på attester om uarbejdsdygtighed. A63
Kønsvorter: udseende og symptomer
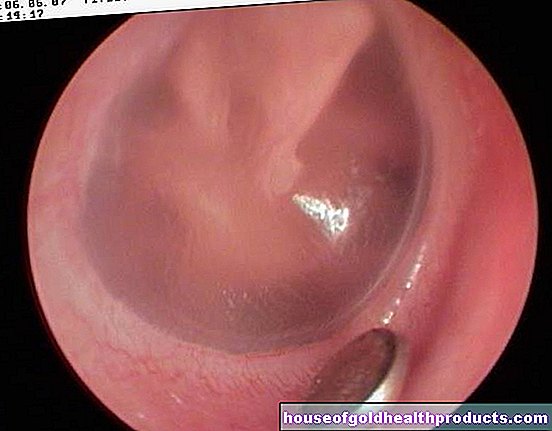
Kønsvorter er godartede vækster på huden eller slimhinden. Disse vorter findes normalt i kønsområdet (sjældnere i andre dele af kroppen). Derfor kaldes de også kønsvorter. Et andet navn er "spids kondylom":
Når de dukker op, vokser det øverste (slim) hudlag (epidermis) spids opad, og der dannes nålhoveder op til flere centimeter i størrelse. De bløde, vorte strukturer er rødlige, gråbrune eller hvidlige i farven. De forekommer normalt i klynger og kan udvikle sig til større papillomatiske knudepunkter eller pladelignende strukturer ("hanekam").
Udover den klassiske kønsvorterstype er der også særlige former. Disse omfatter for eksempel condylomata plana (latin planus = flad). Det er det flade udseende af almindelige kønsvorter.
Desuden udvikler kønsvorterne sig i sjældne tilfælde til såkaldte "gigantiske kondylomer" (Buschke-Löwenstein-tumorer eller condylomata gigantea). Disse store blomkålslignende tumorer ødelægger vævet og kan blive til en kræftsvulst (hvirvelløs pladecellecarcinom).
Kønsvorter hos kvinder
Hvis en kvinde har kønsvorter, er de ofte placeret på den bageste kommissur (den bageste del af labia majora foran perineum) eller på skamlæberne. Men de kan også forekomme i skeden og på livmoderhalsen, i anus og i analkanalen og i urinrøret. Med kønsvorter i urinrøret forekommer normalt vorter på samme tid i det ydre kønsområde (f.eks. På skamlæberne).
Kønsvorter hos mænd
Vorterne er normalt placeret på penis - fortrinsvis på forhudens ledbånd (frenulum), på penisfuren (ringformet fordybning bag glans) og på forhudets indre lag. Omskårne mænd har ikke længere en forhud og er mindre tilbøjelige til kønsvorter. Hvis de får nogle, kan kønsvorterne kolonisere penisstammen og penisrod.
Som hos kvinder kan kondylomata acuminata dannes i urinrøret, analkanalen og anus hos mænd. Særligt mandlige homoseksuelle er tilbøjelige til sådanne vorter i anus.
Kønsvorter på andre dele af kroppen
Kønsvorter elsker varme, fugtige forhold. Disse findes hovedsageligt i køns- og analområdet, hvorfor de næsten altid opstår her. De vokser sjældent på andre dele af kroppen. For eksempel kan HP -vira komme fra kønsområdet til orofarynx gennem oralsex og føre til dannelse af vorter. Men det sker meget sjældent. Condylomata acuminata findes også sjældent, for eksempel i navlen, under hunbrystene eller i armhulerne.
Kønsvorter hos spædbørn og børn
Hvis gravide kvinder lider af kønsvorter i kønsområdet, kan de overføre den forårsagende virus til barnet ved fødslen. Dette øger risikoen for, at den nyfødte udvikler det, der kaldes juvenil laryngeal papillomatose. Disse er kønsvorterlignende knuder i strubehovedet og stemmebåndene. Mulige symptomer omfatter hæshed, hoste, synkebesvær og hørbare vejrtrækningslyde.
Generelle kønsvorter symptomer
Kønsvorter forårsager normalt ingen symptomer, så de er asymptomatiske. For mange syge er condylomata acuminata da et rent kosmetisk problem, som dog kan forårsage psykiske problemer (skamfølelse osv.).
Kønsvorter kan sjældent klø, brænde eller smerte. Nogle kvinder rapporterer også øget vaginal udledning. Især overfladen af større kønsvorter kan rive op og bløde, for eksempel under samleje. Hvis kønsvorterne vokser ind i urinrørsåbningen, kan vandladning også forårsage ubehag (blødning, svag urinstrøm).
Nogle gange forårsager kønsvorter smerter under sex (dyspareunia). Det kan være meget belastende psykologisk. Nogle patienter frygter også, at de (eller deres partner) vil udvikle kræft eller blive sterile fra kønsvorter. Vær ikke bange for at se en læge om kønsvorter og fortæl ham om dine bekymringer og frygt!
Kønsvorter: årsager og risikofaktorer
Årsagerne til vorter i kønsområdet og mange vorter på andre dele af kroppen (ekstragenitale vorter) er såkaldte humane papillomavirus, også kendt som humane papillomavirus eller kort sagt HPV. Der er over 200 forskellige typer HPV, hvoraf de fleste er ufarlige.
Ufarlige HP-vira forårsager sjældent maligne sygdomme, hvorfor de også kaldes lavrisikotyper. De mest kendte er typerne HPV 6 og HPV 11. De kan påvises i de fleste tilfælde af kønsvorter. I nogle tilfælde forårsager anden lavrisiko HPV også kønsvorter. I alt omkring 40 typer af HPV kan inficere det genitale analområde.
Højrisiko HPV forekommer sjældent i kønsvorter
Hvis typer med lav risiko kun fører til degeneration, er infektioner med såkaldt højrisiko HPV (højrisiko HPV) meget hyppigere forbundet med kræft i kønsområdet. I næsten alle tilfælde af livmoderhalskræft (livmoderhalskræft) kan involvering af højrisiko-HPV-typer påvises. Normalt er det HPV 16 eller 18. En infektion med højrisiko HPV kan også være involveret i udviklingen af andre kræftformer i kønsområdet, såsom peniskræft eller vaginal kræft. I modsætning hertil kan højrisiko-HPV-typer kun findes ekstremt sjældent i cellerne på kønsvorter.
Hvordan kan du få kønsvorter?
Kønsvorter er blandt de mest almindelige seksuelt overførte sygdomme. De overføres for det meste gennem direkte hud- eller slimhindekontakt, oftest gennem ubeskyttet samleje. Der er særlig stor risiko for infektion, hvis du skifter sexpartner oftere. Kondomer kan reducere risikoen, men ikke 100 procent. Fordi de ikke dækker alle områder af huden, der kan inficeres af HP -virussen.
Kønsvorter kan også inficeres gennem forurenede genstande som f.eks. Sexlegetøj. Infektion gennem delte kontaminerede håndklæder eller badesvampe samt gennem delt badning kan heller ikke udelukkes.
Oralt samleje kan øge risikoen for en HPV -infektion i mund- og halsområdet - og dermed også risikoen for kønsvorterlignende hud fortykkelse på dette tidspunkt.
Hos gravide kan kønsvorter udløser videregives til den nyfødte ved fødslen.
Hvis børn med almindelige vorter kradser i deres køns- eller anale område, kan kønsvorter udvikles. Udløseren er så normalt HPV type 2, men nogle gange også type 27 eller 57. I dette tilfælde taler eksperter om autoinokulation (selvinfektion).
Forsigtig: Hvis børn har vorter i køns- eller analeområdet, er afklaring altid nødvendig, fordi der er mistanke om seksuelt misbrug!
Risikofaktorer
Forskellige faktorer øger risikoen for at pådrage sig genitale HP -vira, som enten forårsager kønsvorter eller fører til livmoderhalskræft. Disse omfatter:
- første seksuelle kontakter før 16 år
- ubeskyttet samleje (ingen kondomer)
- Rygning (svækker slimhindens beskyttelses- og barrierefunktion)
- Ung fødsel og flere fødsler (graviditeter ændrer slimhinden i livmoderen, hvilket gør den mere modtagelig for infektion)
- svækket immunsystem
- andre kønsinfektioner såsom klamydia eller genital herpes
Kønsvorter: forebyggelse
Der er ingen endelig beskyttelse mod HPV -infektioner og dermed kønsvorter. Nogle foranstaltninger kan dog hjælpe med at reducere risikoen for kønsvorter. Fordelen ved at gøre dette er, at disse trin også kan forhindre andre, mere alvorlige konsekvenser af HPV. Disse omfatter primært maligne sygdomme, såsom livmoderhalskræft eller peniskræft.
Øv sikkert sex!
Ubeskyttet sex er den vigtigste risikofaktor for seksuelt overførte sygdomme som kønsvorter. Kort hudkontakt er tilstrækkelig til, at kønsvorter kan overføres, men undersøgelser af andre HPV -sygdomme har vist, at succesen med behandling med kondombeskyttelse er større og varer længere. Beskyt dig selv med kondomer under både vaginal og analsex.
Du bør også bruge kondomer eller "tanddæmninger" til oralsex. De reducerer også risikoen for infektion.
Gå til kontrol!
Dette gør det muligt at påvise og behandle kønsvorter og andre HPV-relaterede ændringer i slimhinden på et tidligt tidspunkt. Som med næsten alle sygdomme gælder det samme her: Jo tidligere diagnose og behandling, jo bedre prognose!
Tænk altid også på dine seksuelle partnere!
Som med alle seksuelt overførte sygdomme bør kønsvorter få deres seksuelle partner undersøgt. Hvis du får konstateret kønsvorter, er det vigtigt at informere din eller dine seksuelle partnere om det. Dette forhindrer den i at sprede sig og beskytter din partner mod potentielt alvorlige sygdomme, herunder kræft!
Få dig selv eller dine børn vaccineret!
I flere år har der været vaccination mod visse typer humant papillomavirus (HPV -vaccination). Det anbefales af den stående vaccinationskommission fra Robert Koch Institute (STIKO) til alle piger mellem ni og fjorten år, helst inden den første seksuelle aktivitet. I juni 2018 udvidede STIKO vaccinationsanbefalingen til drenge mellem ni og fjorten år.To forskellige vacciner er tilgængelige på det tyske marked: En (dobbelt HPV -vaccine) beskytter mod infektion med de vigtigste årsager til livmoderhalskræft (HPV 16 og 18). Den anden vaccine (ni gange HPV -vaccine) er også effektiv mod andre typer HPV, herunder HPV 6 og 11 - de to mest almindelige årsager til kønsvorter.
Kønsvorter: diagnose og undersøgelse
I mange tilfælde forårsager kønsvorter ikke nogen problemer. Ikke desto mindre bør du altid få undersøgt vorter i kønsområdet. Det kan være en ondartet sygdomsproces. Ufarlige kønsvorter kan også forårsage ubehag, især hvis de stiger i størrelse. Derudover øges risikoen for, at højrisiko HPV har inficeret huden eller slimhinden i kønsområdet andre steder og ført til knap synlige ændringer der.
Nødvendige undersøgelser for afklaring af kønsvorter udføres af specialister: Mulige kontaktpersoner er gynækologer (for kvinder), urologer (til mænd), hudlæger (hudlæger) og venereologer (specialister i seksuelt overførte sygdomme).
Sygehistorie (anamnese)
Først spørger lægen patienten om eventuelle symptomer, der kan opstå. Vær ikke bange for også at besvare spørgsmål om din seksuelle aktivitet, da det spiller en afgørende rolle i kønsvorter. Lægen noterer sig også generelle risikofaktorer som medicin, rygning eller andre allerede eksisterende tilstande, der kan svække immunsystemet. For eksempel kan du blive stillet følgende spørgsmål:
- Hvor har du egentlig klager?
- Hvor og hvilke hudforandringer lagde du mærke til? Er det muligt, at der er betydelige vorter i kønsområdet?
- Har du bemærket kønsblødninger uden for menstruationscyklussen, f.eks. Efter samleje?
- Har du ofte skiftet din sex -partner? Bruger du kondom under sex?
- Kender du nogen tidligere sygdomme?
- Har du tidligere haft en seksuelt overført sygdom i kønsområdet, f.eks. Kønsvorter, klamydia eller syfilis?
Undersøgelser i kønsvorter
Lægen kan præcisere kønsvorter hos mænd mere præcist som en del af en fysisk undersøgelse. Han undersøger primært penisens glans, urinrørets udløb (Meatus urethrae externus) og dens udvidelse placeret der (Fossa navicularis). Under visse omstændigheder spreder han urinrørsåbningen, så de sidste centimeter af urinrøret kan undersøges (kødoskopi). Hvis der er kønsvorter ved åbningen af urinrøret, vil lægen foretage en urinrørsundersøgelse (uretroskopi). Først behandles kønsvorterne, der er synlige udefra, således at de humane papillomavirus ikke føres ind i urinrørets dybder, når de spejles.
Kønsvorter hos kvinder optræder ofte i skamlæberne eller i anus og er derefter normalt let genkendelige. For at opdage alle vorter i kønsområdet er yderligere undersøgelser nødvendige. Gynækologen vil palpere skeden som en del af en gynækologisk undersøgelse og derefter undersøge den med et spekulum ("spejl"). Palpation er vigtig, fordi spekulationer undertiden dækker dybtliggende kønsvorter eller andre vækster.
Lægen tager også en udstrygning fra slimhinden på livmoderhalsen og livmoderhalsen. Derefter pletter han udstrygningen og undersøger den under mikroskopet. Denne "Pap -test" kan afsløre maligne celleforandringer, såsom dem forårsaget af en HPV -infektion på et tidligt stadium.
For at afklare kønsvorter i kvindens indre kønsområde kan lægen også udføre en kolposkopi. Han undersøger skeden og livmoderhalsen ved hjælp af et specielt mikroskop (colposcope). På denne måde kan de mindste kønsvorter og andre ændringer eller blødninger i de kvindelige kønsorganer påvises.
Yderligere undersøgelser
I tilfælde af vorter på anus, vil lægen føle anus og analkanal med din finger (digital rektal undersøgelse). Han kan også udføre en anoskopi (spejling af analkanalen): Han undersøger analkanalen ved hjælp af et stift endoskop (anoskop).
Alternativt er en proctoskopi også mulig: Et stift endoskop, proctoskopet, bruges også her. Med sin hjælp kan lægen ikke kun se indersiden af analkanalen, men også den nedre del af endetarmen. Kønsvorter vokser meget sjældent over tandlinjen. Ved denne grænse på tarmens indervæg ændres slimhindens struktur: Analkanalens dæklag (pladeepitel) smelter sammen til endetarmens slimhinde (stærkt prismatisk epitel). Kønsvorter, der vokser ud over grænsen, indikerer et svagt immunsystem. For ikke at sprede HPV fjernes normalt eksternt synlige kønsvorter før en proktoskopi.
Hvis de andre tests på kønsvorter er uklare, kan lægen muligvis foretage en eddikesyretest. Han dupper de mistænkelige hud- / slimhindeområder med tre til fem procent eddikesyre (for eksempel kvinder som en del af en kolposkopi). Næppe genkendelige kønsvorter bliver hvidlige i processen. Testresultatet er imidlertid ikke særlig pålideligt, hvorfor metoden ikke rutinemæssigt anbefales.
Histologisk undersøgelse af fjernede vorter
Læger diagnosticerer normalt kønsvorter med det blotte øje. Men hvis han er i tvivl, fjerner han vorten som helhed og får den undersøgt i laboratoriet for en histologisk undersøgelse. En kønsvorte fjernes også og undersøges i laboratoriet i følgende situationer:
- Behandlingen virker ikke.
- Efter vellykket behandling udvikler nye kønsvorter sig hurtigt.
- Kønsvorterne har en diameter på mere end en centimeter.
- Der er mistanke om kæmpe kondylomer (Buschke-Löwenstein-tumorer).
- Hudændringerne er atypiske. For eksempel er de pigmenterede, flerfarvede, blødninger eller smeltet med det omgivende væv.
- Patienten har en immundefekt.
HPV -detektion
HP -virusens genom behøver normalt ikke at blive påvist i kønsvorter. Undtagelser er gigantiske kondylomer: Her skal vira påvises molekylært og virustypen identificeres.
HPV -detektion (inklusive virustyping) kan også angives hos børn med kønsvorter. Hvis for eksempel HPV 2 identificeres som årsagen til vorterne, taler dette mere for overførsel af almindelige hudvorter og ikke for seksuelt misbrug som årsag til kønsvorterne (sidstnævnte skyldes normalt HPV 6 eller 11) .
Udelukkelse af andre seksuelt overførte sygdomme
Med kønsvorter øges risikoen for andre seksuelt overførte sygdomme. Derfor vil lægen også undersøge eller teste patienter for syfilis, gonoré, HIV, klamydia og hepatitis B og C.
Differentiering af kønsvorter fra andre hudforandringer
Der er nogle sygdomme, der forårsager hudforandringer svarende til kønsvorter (differentialdiagnoser). For at skelne det er det nogle gange nødvendigt at tage en vævsprøve, som undersøges på et fint væv. Vigtige differentialdiagnoser for kønsvorter er:
|
sygdom |
ejendomme |
|
Condylomata lata |
|
|
Hårsækkenbetændelse (folliculitis) |
|
|
Dellular vorter (Mollusca contagiosa) |
|
|
Seborrheiske vorter |
|
|
Bløde fibroider |
|
|
frie talgkirtler |
|
|
Hudmærker |
|
|
Hirsuties papillaris vulvae (kvinde) Hirsuties papillaris penis (mand) |
|
|
Lichen nitidus |
|
Desuden skal lægen differentiere kønsvorter fra mulige ondartede hudforandringer (forstadier til kræft eller kræft).
Kønsvorter: behandling
behandling
Der er flere måder at behandle kønsvorter på. Lægen og patienten beslutter sammen om behandlingsplanen. Ved valg af de terapeutiske foranstaltninger skal især følgende faktorer tages i betragtning:
- Størrelse, antal og placering af kønsvorterne
- Type og succes med tidligere behandlinger
- mulige underliggende og samtidige sygdomme (HIV, chlamydia osv.)
- Patientens ønsker
- Erfaring fra den behandlende læge
Sexpartneren bør også undersøges for kønsvorter og behandles om nødvendigt. Dette forhindrer partnere i at inficere hinanden igen og igen.
Kønsvorter behandling med medicin
Kønsvorterne kan behandles med eksternt (topisk) anvendelig medicin. Præparaterne fås som creme / salve eller væske (opløsning, syre) og påføres direkte på vorterne. Afhængigt af den aktive ingrediens udføres den medicinske kønsvorterbehandling enten af lægen eller af patienten selv. Under alle omstændigheder er omhyggelig og regelmæssig brug af medicinen afgørende for behandlingens succes.
I den følgende tabel finder du en liste over de forskellige aktive ingredienser til genital vorterapi, brugsanvisning og de vigtigste bivirkninger (NW):
|
medicin |
bruger |
Bemærkninger |
|
Podophyllotoxin 0,5% opløsning 2. valg: Podophyllotoxin 0,15% creme |
patient |
|
|
Imiquimod 5% creme |
patient |
|
|
Sinecatechine 10% salve |
patient |
|
|
Trichloreddikesyre |
læge |
|
Frys kønsvorter
Det tekniske udtryk for denne kønsvorterbehandling er kryoterapi. Det udføres af en speciallæge. Lægen påfører flydende nitrogen på vorten ved hjælp af en spray eller en pind (vat, metal), som får vævet til at "fryse" og dø. Ansøgningen kan gentages en gang om ugen.
Denne metode til behandling af kønsvorter er let at udføre, billig og kan også bruges under graviditet. Mulige bivirkninger er brændende fornemmelse og smerter i det behandlede område. Derudover kan pigmentforstyrrelser og overfladiske ar udvikle sig. HP -virus dræbes ikke af behandlingen, så der senere hos mange patienter dannes nye kønsvorter.
Kirurgisk kønsvorter behandling
Under den kirurgiske behandling af kønsvorter fjernes vævsvæksterne. Patienten får enten lokal eller generel bedøvelse. Der findes forskellige teknikker til genital vorter:
En elektrokauteri kan bruges til at fjerne kønsvorter ved at opvarme og ødelægge vævet med en elektrisk strøm. Læger bruger denne metode især til store, sengeformede og tilbagevendende kønsvorter. Røg indeholdende potentielt smitsomme viruspartikler kan udvikle sig under proceduren. Derfor er en sugeindretning, ansigtsmasker og beskyttelsesbriller nødvendig.
Kønsvorter kan også fjernes ved hjælp af laserterapi. Laseren arbejder med kuldioxid eller farvestof (Nd: YAG). Ligesom elektrokauteri er metoden særligt velegnet til store, sengeformede og tilbagevendende kønsvorter. Derudover er der også en risiko for røgudvikling med den potentielle spredning af infektiøse HP -vira.
Der er også andre muligheder for kirurgisk genitalvorter, f.eks. Skrabning (curettage) og fjernelse med kirurgisk saks (sakseskæring). De er særligt velegnede til individuelle kønsvorter.
Især når kønsvorter i livmoderhalsområdet fjernes (f.eks. Med en laser), anbefales en vævsprøveundersøgelse. Maligne celleforandringer i vævet (eller forstadier til dem) kan findes. Derefter forlænges den kirurgiske procedure ofte.
Der er ingen godkendte lægemidler til behandling af kønsvorter i urinrøret. De fjernes kirurgisk som en del af en urethraloskopi. Der er risiko for vævsskader og ardannelse. Mulige konsekvenser er unormale fornemmelser, smerter og indsnævring af urinrøret.
Kønsvorter i analkanalen fjernes normalt også kirurgisk. Også her kan proceduren forårsage ardannelse og indsnævring.
Kønsvorter: Gravide kvinder
Under graviditeten kan en læge behandle mindre kønsvorter med trichloreddikesyre. Andre muligheder for behandling af kønsvorter hos gravide er nedfrysning, laserterapi og elektrokauteri. Med sådanne invasive metoder venter læger dog ofte til den 34. uge af graviditeten eller senere, hvis der ikke er større symptomer. I mange tilfælde forbedrer kønsvorter sig selv spontant fra den 25. graviditetsuge.
Kønsvorter: børn
Hos børn kan kønsvorter indikere seksuelt misbrug. Hvis barnet opfører sig iøjnefaldende, eller hvis spor af vold er synlige, øges denne mistanke. I sådanne tilfælde anbefales et besøg hos en børnelæge og en børnepsykolog ud over behandling af kønsvorter fra en specialist.
Imidlertid kan kønsvorter også skyldes almindelige vorter på hænderne: Hvis barnet for eksempel ridser i deres kønsområde, kan HPV overføres og forårsage kondylomer.
Kønsvorter hos børn kan behandles med kryoterapi, laser eller elektrokauteri.
Kønsvorter: tea tree olie
Nogle mennesker bruger tea tree olie til behandling af kønsvorter. Den æteriske olie fra bladene på det australske tea tree (Melaleuca alternifolia) har generelt en virustatisk virkning, det vil sige hæmmer formeringen af vira. Det er imidlertid ikke bevist, om man faktisk med succes kan behandle kønsvorter med tea tree olie.
Kønsvorter: sygdomsforløb og prognose
Sygdomsforløbet i kønsvorter er anderledes. I nogle tilfælde går kønsvorter tilbage af sig selv uden behandling. Men meget ofte spredte de sig ubehandlede. De kan endda vokse til store vækster og forårsage stadig større ubehag. Derfor bør kønsvorter altid behandles konsekvent - også fordi de er meget smitsomme.
Med alle behandlingsmetoder kan udløseren (HPV) sjældent elimineres fuldstændigt. Derfor forekommer der ofte tilbagefald (tilbagefald).
HIV -infektioner eller AIDS samt andre infektioner i kønsområdet (såsom klamydia, herpes, syfilis) kan forhindre succes med kønsvorter og et positivt forløb af sygdommen.
Mennesker med hiv og organtransplantationer skal være særligt forsigtige. Deres immunsystem er ekstremt svækket (modtagere af organtransplantationer fra at tage medicin, der undertrykker immunsystemet i lang tid, såkaldte immunsuppressiva). Hos dig øges risikoen betydeligt for, at kønsvorter degenererer til kræft (især: pladecellecarcinom).
Tags.: lille barn nyheder kvinders sundhed


.jpg)
.jpg)


.jpg)